Angines
Définition et symptômes
Une angine correspond à une inflammation aiguë d’origine infectieuse des amygdales palatines, structures latérales situées au fond de la gorge (Fig. 1).
Elle se traduit par des sensations de brûlures au fond de la gorge, des difficultés de déglutition et une douleur qui irradie souvent vers les oreilles (otalgie).
Les signes généraux peuvent être : fièvre, frissons, malaise général, ganglions volumineux dans le cou.
On parle de pharyngite lorsque l’inflammation est plus diffuse et touche toute la muqueuse.
En fonction de l’aspect des amygdales palatines, on distingue différents types d’angine :
- érythémateuses (angines rouges) et les angines érythématopultacées (angines blanches) ;
- pseudo-membraneuses ;
- ulcéreuses et ulcéro-nécrotiques ;
- vésiculeuses.
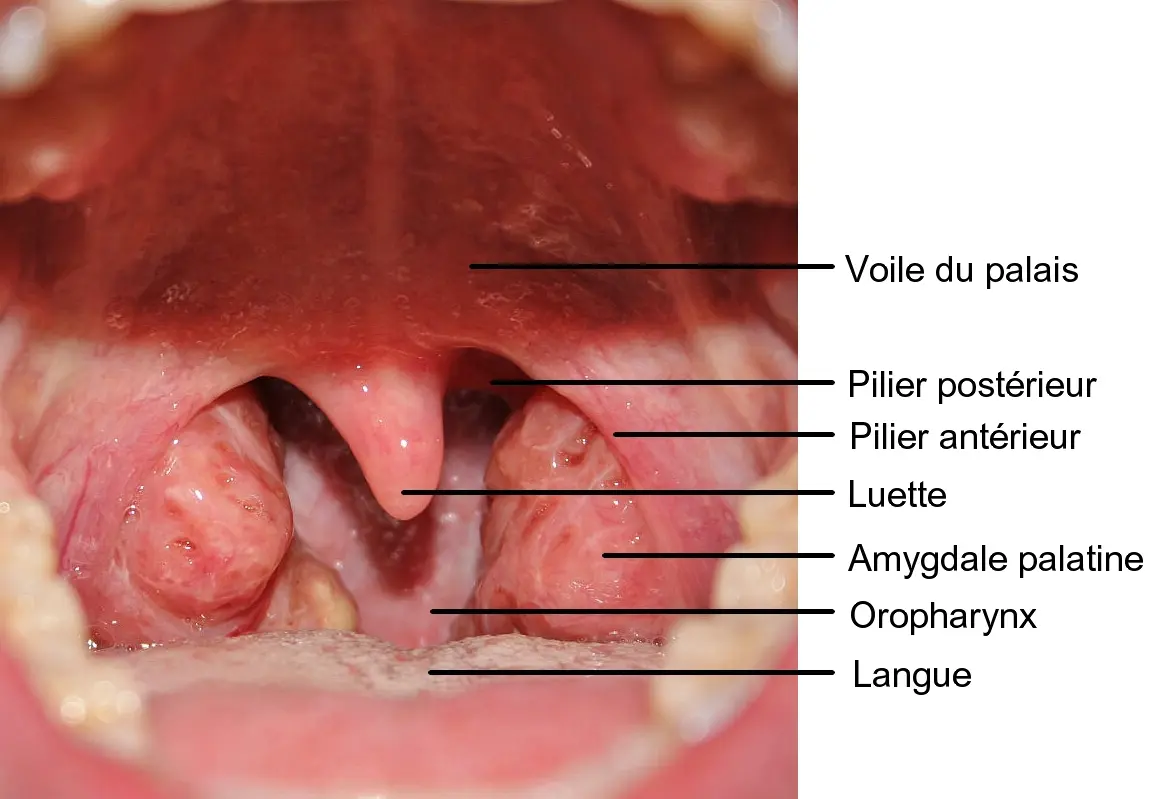
Fig. 1 : Vue antérieure d’une bouche ouverte présentant des amygdales enflammées et dilatées
CC by Klem via Wikimedia Commons
Angines érythémateuses et érythémato-pultacées
Parmi les 9 millions d’angines diagnostiquées chaque année en France, 92% sont des angines érythémateuses ou érythématopultacées.
Aspects du fond de gorge
Les angines érythémateuses, communément appelée angines rouges, se traduisent par une rougeur du pharynx, du voile du palais, de la luette et des amygdales (Fig 2).
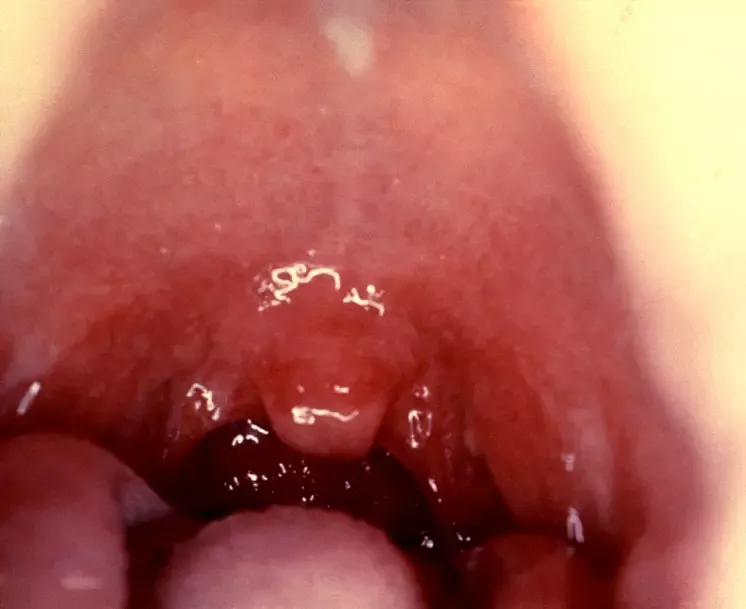 Fig. 2 : Angine érythémateuse
Fig. 2 : Angine érythémateuse
CC by CDC via Wikimedia Commons
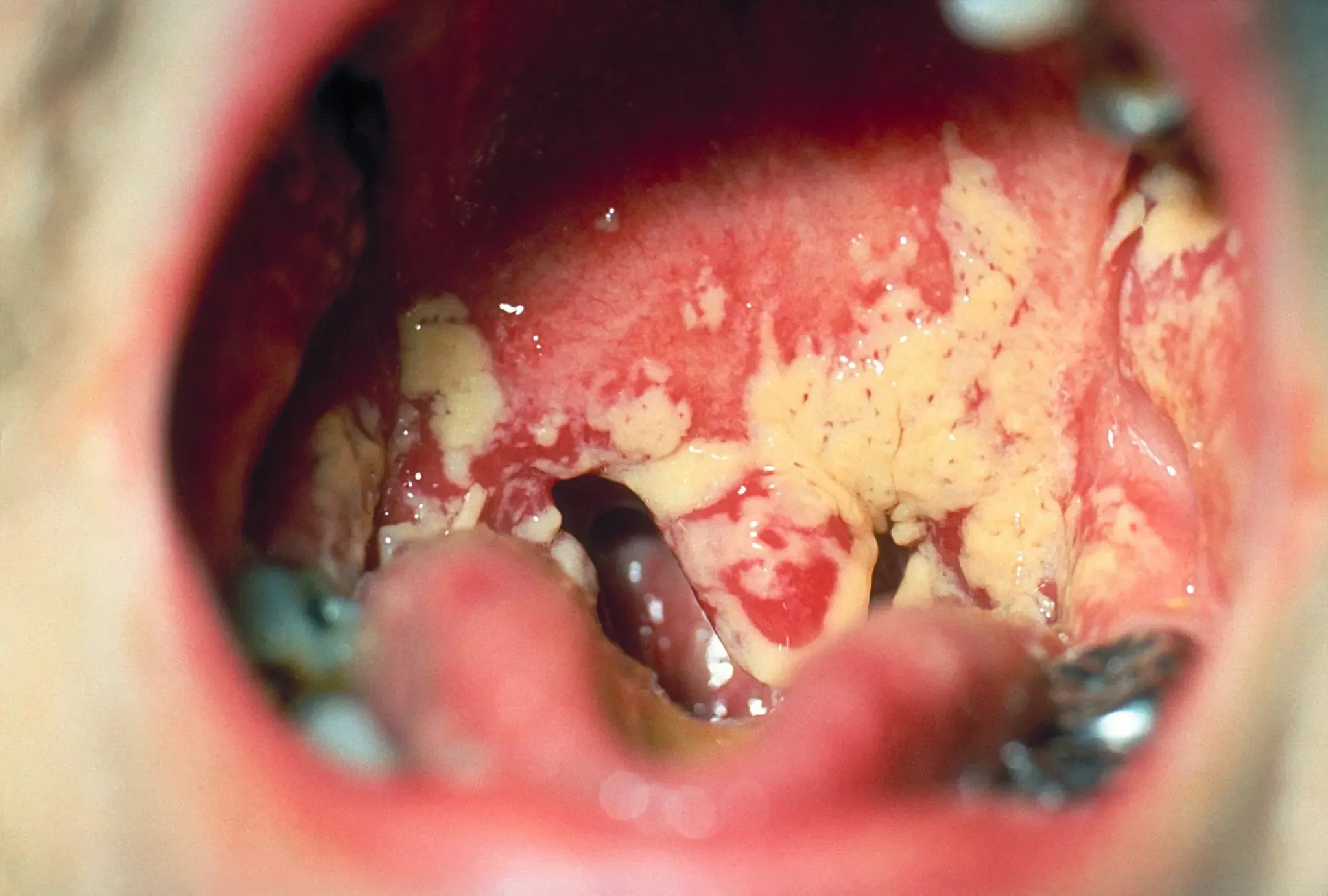
Les angines érythémato-pultacées, se caractérisent par des amygdales d’abord très rouges, puis apparaît un enduit blanc crémeux plus ou moins abondant facilement décollable de la surface amygdalienne. (Fig. 3)
Elles sont communément appelées angines blanches (pultacée provenant de pultis = bouillie, en latin).
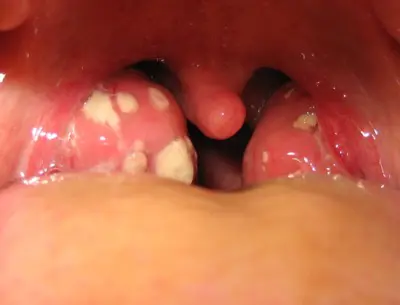
CC by Michaelbladon via Wikimedia Commons
Étiologie des angines érythémateuses et érythémato-pultacées
Elles sont le plus souvent d’origine virale (Tableau 2). Les principaux virus en cause sont les Adenovirus, Myxovirus parainfluenzae et Myxovirus influenzae (virus grippal). Un traitement symptomatique suffit (antalgique et antipyrétique).
Elles peuvent également être d’origine bactérienne. On dénombre, en moyenne, en France, deux millions de cas d’angines érythémateuses ou érythémato-pultacées à streptocoque A (Streptococcus pyogenes). Ces angines doivent être impérativement traitées par antibiotiques afin d’éviter des complications graves (voir encadré : complications post angine streptococcique). Elles sont habituellement traitées avec de la pénicilline G ou des macrolides en cas d’allergie aux pénicillines.
Tableau 2 : Principales étiologies des angines érythémateuses et érythématopultacées
| Enfant | Adulte | |
| Virus | 60 à 75 % | 75 à 90 % |
| Streptocoque A | 25 à 40 % | 10 à 25 % |
Complications post angine streptococciqueLe rhumatisme articulaire aigu (RAA) est une complication auto-immune des angines à streptocoque A. Il existe en effet une parenté antigénique entre des régions de la protéine M des streptocoques A et des macromolécules tissulaires (laminine, myosine, collagène). La glomérulonéphrite aiguë (GNA) post streptococcique est une inflammation des glomérules liée au dépôt de complexes immuns circulants. Un traitement antibiotique d’une angine à streptocoque A ne diminue pas le risque de GNA. Le diagnostic de ces complications repose en partie sur le titrage dans le sérum d’anticorps signalant une infection récente à streptocoque A : antistreptolysine O (ASLO), antistreptodornase (ASD) et antistreptokinase (ASK). Une concentration d’anticorps élevée ou une élévation de cette concentration à 15 jours d’intervalle est observé lors de complications post streptococciques. |
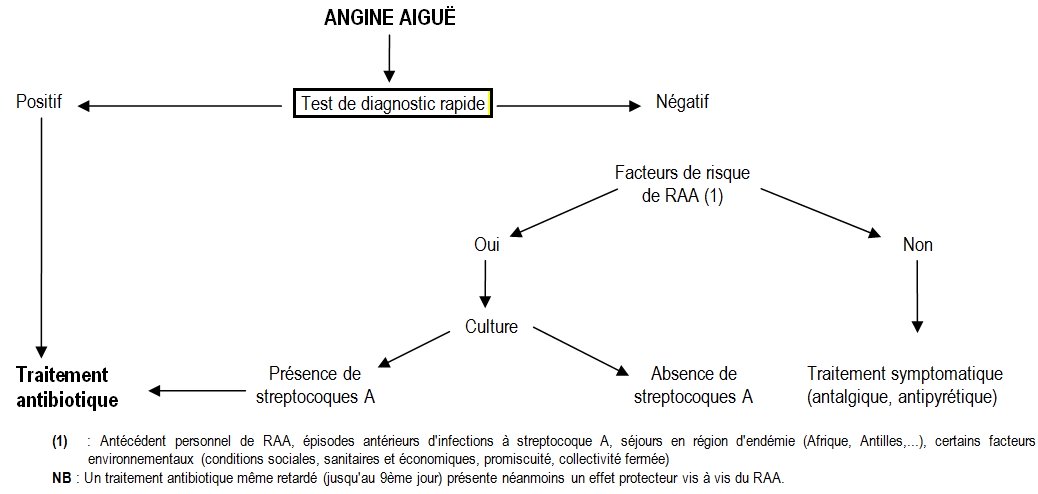
Diagnostic des angines à streptocoques A
Comme il est difficile à l’examen clinique de déterminer si l’étiologie est virale ou bactérienne, pendant de nombreuses années, toutes les angines étaient traitées avec des antibiotiques. Or les antibiotiques sont inutiles pour traiter les angines virales et leur usage massif favorise le développement des résistances bactériennes à ces médicaments.
Afin de limiter la prescription d’antibiotique seulement aux angines à streptocoque A, il a fallu généraliser la recherche des streptocoques A dans les prélèvements de gorge.
Le médecin-traitant dispose désormais de tests de dépistage rapide. Les tests actuels sont simples, rapides (moins de 10 minutes) et ont une spécificité de 95% avec une sensibilité de 95 %. Voir la page Streptatest.
Schéma décisionnel de la prise en charge d’une angine
Rôle du laboratoire de bactériologie
Les tests de dépistage rapide suffisent pour diagnostiquer 95% des angines à streptocoque A.
Le rôle du laboratoire de bactériologie pourrait désormais se limiter à l’analyse de prélèvements pharyngés de sujet présentant un test de dépistage rapide négatif et des facteurs de risque.
L’analyse par le laboratoire de bactériologie des prélèvements pharyngés, bien qu’un peu plus longue, présente cependant l’avantage d’isoler d’autres bactéries pathogènes, comme les streptocoques C et G.
D’autres espèces potentiellement pathogènes peuvent être isolées mais si la symptomatologie se limite au pharynx, elles ne sont pas considérées comme pathogènes et leur présence ne doit pas être notifiée sur le compte-rendu. C’est le cas de Staphylococcus aureus, Streptococcus pneumoniae, Haemophilus influenzae, Neisseria meningitidis et Candida albicans.
Scarlatine
C’ est une forme particulière d’angine due à des souches de streptocoque A qui produisent une toxine érythrogène. Voir la page scarlatine.
Angines pseudo-membraneuses
Elles se caractérisent par la présence de « fausses membranes » sous forme de peaux blanchâtres ou grisâtres qui adhèrent plus ou moins fortement aux muqueuses (Fig.4)
Un tel aspect clinique fait redouter une diphtérie, maladie strictement humaine, hautement contagieuse, dont l’évolution est rapidement fatale. Elle est due aux souches du complexe diphtheriae sécrétrices de la toxine diphtérique. Ce complexe comprend les espèces Corynebacterium diphtheriae, C. ulcerans et C. pseudotuberculosis (voir Diphtérie)
La diphtérie est très rare en France et les angines pseudomembraneuses observées correspondent le plus souvent à :
- une mononucléose infectieuse : habituellement érythémateuse, l’angine accompagnant une MNI est quelquefois pseudomembraneuse (voir Mononucléose infectieuse)
- une angine pseudomembraneuse d’étiologie bactérienne variée (Staphylococcus aureus, Streptococcus A, Streptococcus pneumoniae, Haemophilus influenzae) ;
- un début d’angine de Vincent
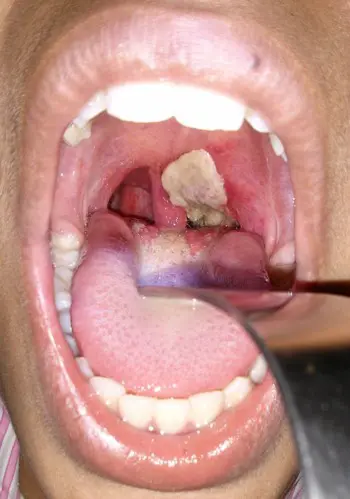
CC by User:Dileepunnikri via Wikimedia Commons
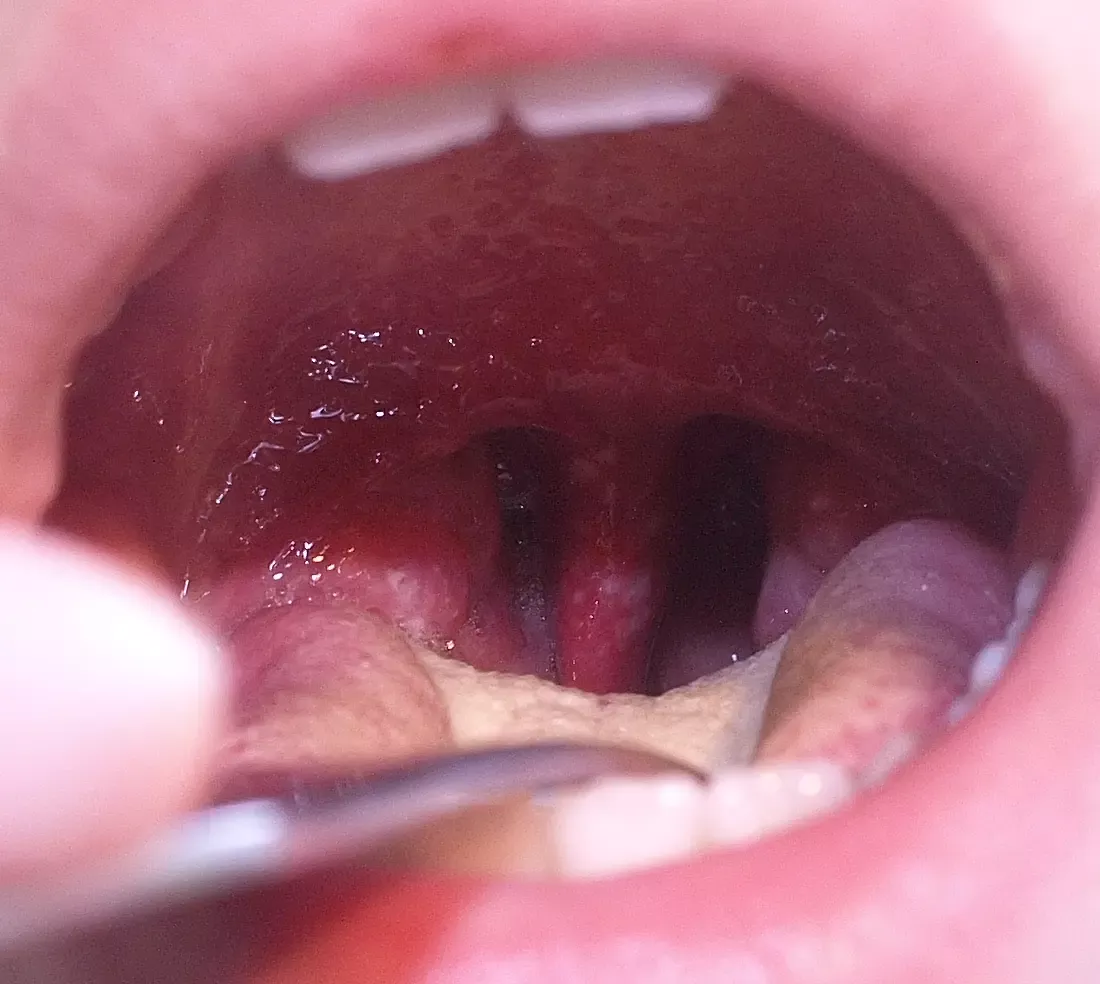
Angines ulcéreuses et ulcéro-nécrotiques
Lors de ces angines, le plus souvent unilatérales, une amygdale est recouverte d’une ulcération (perte de substance) à bords surélevés.
Angine de Vincent
Souvent consécutive à une mauvaise hygiène bucco-dentaire, l’angine de Vincent est due à la pullulation de deux germes anaérobies commensaux : un bacille fusiforme (Fusobacterium necrophorum) et un spirochète (Borrelia vincentii).
Pseudomembraneuse en début d’évolution, elle se caractérise ensuite par une ulcération à fond grisâtre, unilatérale. L’haleine est fétide.
Elle touche surtout l’adolescent et l’adulte jeune.
L’examen microscopique après coloration de Gram suffit pour poser le diagnostic : observation de bacilles fusiformes à Gram négatif associés à des bacilles également à Gram négatif spiralés, allongés et très fins.
Angines accompagnant certaines hémopathies
Elles sont observées lors de neutropénies profondes et d’agranulocytose. Elles sont généralement bilatérales.
Angines vésiculeuses
Elles sont toujours d’origine virale et se caractérisent par la présence de petites vésicules sur une muqueuse inflammatoire. On distingue :
– L’angine herpétique, due au virus HSV (Herpes simplex de type I), débute brutalement avec de la fièvre, une douleur pharyngée et l’apparition sur les amygdales de vésicules, qui en se rompant, se transforment en de petites ulcérations.
– L’herpangine due à des entérovirus (virus coxsackie du groupe A). Elle survient surtout chez l’enfant de moins de 7 ans en période estivale et sous forme de poussées épidémiques. Elle débute brutalement dans un contexte fébrile avec des douleurs abdominales. Il s’agit davantage d’une pharyngite, avec de petites vésicules entourées d’un halo inflammatoire qui se groupent sur les piliers antérieurs, le voile du palais et la paroi postérieure du pharynx. La muqueuse sous-jacente est très inflammatoire. La guérison spontanée survient habituellement en une semaine.
By Klaus D. Peter, Gummersbach SA via Wikimedia Commons
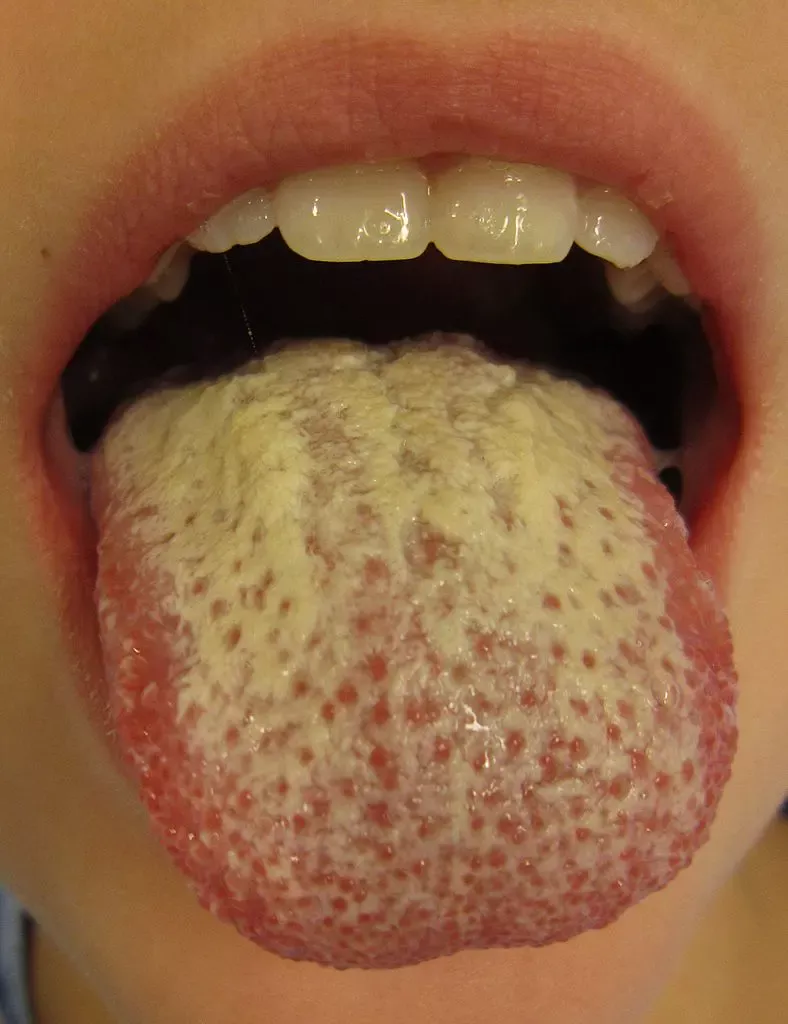
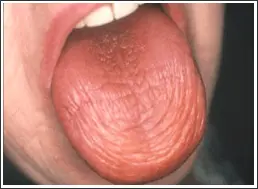
Candidoses oropharyngées
Elles sont dues à des levures du genre Candida.
Elles concernent :
- les nouveau-nés et les nourrissons ;
- les sujets traités par des antibiotiques, des corticoïdes, des immunodépresseurs ;
- les sujets immunodéprimés (SIDA principalement) ;
- les personnes diabétiques ;
- les malades atteints d’un cancer sous chimiothérapie ou radiothérapie.
On observe principalement deux formes :
- le muguet : il est caractérisé par un enduit crémeux blanchâtre sur la langue, la face interne des joues, le voile du palais et le pharynx. Il s’accompagne d’une sensation de sécheresse de la bouche avec brûlure au contact des aliments.
- la candidose atrophique : elle se traduit par une langue très douloureuse, rouge, dépapillée et luisante et des muqueuses buccales sèches.
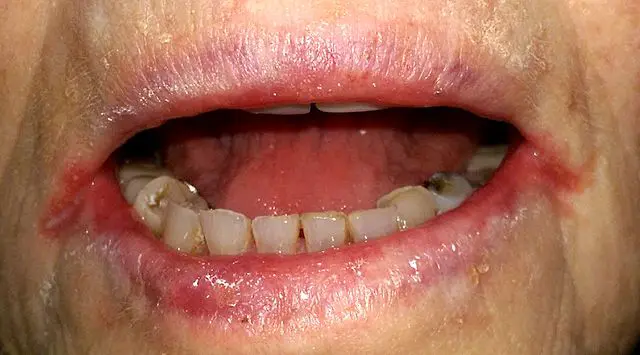
Une perlèche (lésion cutanée inflammatoire, localisée au pli de la commissure des lèvres) est fréquemment associée.
CC by Centers for Disease Control and Prevention via Wikimedia Commons
CC by James Heilman, MD SA via Wikimedia Commons
CC by Matthew Ferguson 57 via Wikimedia Commons