Différentes situations peuvent conduire le médecin à prescrire un examen cytobactériologique d’un prélèvement d’origine auriculaire.
Otites moyennes aiguës (OMA) de l’enfant et de l’adulte
L’OMA est une infection aiguë, généralement d’origine bactérienne, de la muqueuse des cavités de l’oreille moyenne.
Elle se traduit habituellement par de la fièvre et une otalgie (douleur siégeant au niveau de l’oreille).
Elle est extrêmement fréquente chez les enfants, surtout avant l’âge de 3 ans : 62% des enfants de moins d’1 an et 83% des enfants de moins de 3 ans ont déjà présenté une OMA.
L’OMA est beaucoup plus rare chez l’adulte.
Physiopathologie
Une infection virale du rhinopharynx est généralement l’évènement déclenchant. Elle induit un œdème de la trompe d’Eustache qui empêche le drainage des sécrétions de l’oreille moyenne. Les conditions sont propices à une multiplication de bactéries provenant du rhinopharynx.
Les bactéries capsulées sont à l’origine de nombreuses OMA. En effet la capsule masque les récepteurs au C3b, l’opsonisation de ces bactéries ne peut donc pas se faire par fixation de C3b (voie alterne du complément).
Les lymphocytes B des jeunes enfants sont immatures et incapables de produire des anticorps tournés contre les antigènes thymoindépendants comme les antigènes capsulaires. Ce qui explique, la fréquence des OMA à bactéries capsulées chez les jeunes enfants.
Agents étiologiques
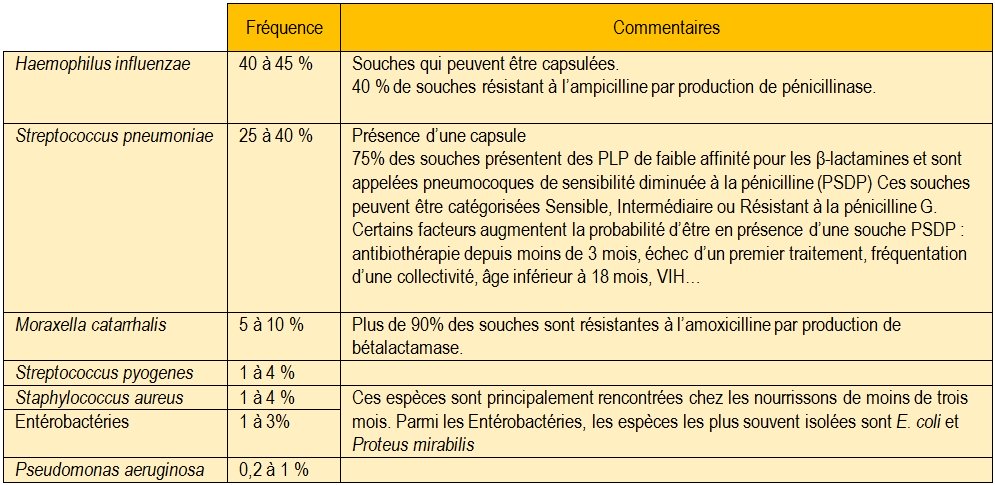
Les OMA sont le plus souvent des infections monobactériennes. Les germes les plus fréquents actuellement sont Haemophilus influenzae, Streptococcus pneumoniae, et Moraxella catarrhalis. Ces bactéries sont de plus en plus résistantes aux antibiotiques (Tableau 4). Dans 30 à 40% des cas, il n’y a pas de culture sur les milieux ensemencés.
Tableau 4 : Principales bactéries responsables d’OMA en France
Traitement
Dans tous les cas, un traitement antalgique et antipyrétique est recommandé.
Pour éviter les séquelles auditives et des complications rares mais graves telles que les méningites, un traitement antibiotique probabiliste est instauré en première intention pour les enfants de moins de 2 ans ou ceux de plus de 2 ans présentant des symptômes bruyants (fièvre élevée, otalgie intense).
L’amoxicilline + acide clavulanique (augmentin), le cefpdoxime ou le céfuroxime sont les antibiotiques de choix ; on les remplace par la pristinamycine en cas d’allergie aux ß-lactamines.
La douleur provient d’une accumulation de pus qui met le tympan sous tension. Auparavant, pour soulager les patients, le médecin effectuait une paracentèse. Cet acte, effectué sous anesthésie, consiste à inciser le tympan pour que le pus s’évacue. Le laboratoire de bactériologie peut alors analyser le pus recueilli.
Rôle du laboratoire de bactériologie
Désormais, la paracentèse à visée antalgique est abandonnée, le laboratoire de bactériologie est ainsi beaucoup moins sollicité.
Néanmoins, un examen cytobactériologique du pus de paracentèse est indiqué dans les situations suivantes :
- en première intention, systématiquement, chez le nourrisson de moins de 3 mois,
- en deuxième intention en cas de persistance d’une fièvre importante, de douleurs violentes ou de troubles digestifs majeurs ainsi qu’en cas d’échec de l’antibiothérapie.
Il est également possible de réaliser un examen cytobactériologique des sécrétions s’écoulant après rupture spontanée du tympan (otorrhée spontanée)
Otites externes
Il s’agit d’infections cutanées ou sous-cutanées du conduit auditif externe. On distingue :
L’otite externe diffuse souvent consécutive à une modification de la peau du conduit auditif externe sous l’action de différents facteurs. Par exemple, une macération consécutive à une stagnation d’eau après une baignade, favorisée par temps chaud (otite du baigneur). Les agents infectieux en cause proviennent de la flore du conduit auditif externe.
Pseudomonas aeruginosa est l’espèce la plus fréquemment impliquée dans cette pathologie. On trouve ensuite Staphylococcus aureus et plus rarement un champignon (Candida albicans, Aspergillus niger). La douleur est intense et il n’y a pas de fièvre. Si l’évolution n’est pas favorable après quelques jours de traitement, un prélèvement bactériologique se justifie pour mieux cibler l’antibiotique à utiliser.
Chez les patients diabétiques ou immunodéprimés, des contrôles réguliers sont nécessaires pour s’assurer de la guérison complète de l’otite.
L’otite externe maligne ou nécrosante due à Pseudomonas aeruginosa est bien plus grave. Elle survient essentiellement chez le diabétique mais aussi le vieillard ou le sujet immunodéprimé. L’infection, initialement limitée aux tissus sous-cutanés, diffuse rapidement vers les méninges et le cerveau. La mortalité peut atteindre 20 % des cas.
Le furoncle du conduit auditif externe dû à Staphylococcus aureus. Il est extrêmement douloureux (voir infections cutanées).